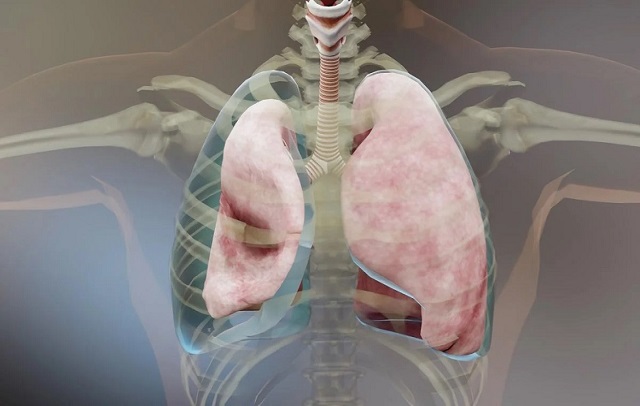
سیستم گوارش وظیفه هضم و جذب مواد غذایی را در بدن بر عهده دارد و از لوله گوارش و غدد کمکی تشکیل شده است. لوله گوارش از دهان آغاز شده تا مقعد ادامه پیدا میکند و محل اصلی حرکت مواد غذایی در بدن است. مواد زائدی که از فرایند گوارش باقی میماند، سرانجام به صورت مدفوع از بدن دفع میشود. طولانیترین بخش دستگاه گوارش روده است. روده کوچک طولی در حدود 4.5 متر دارد و مواد غذایی در این مسیر حرکت میکنند و تحت تاثیر آنزیمهای گوارشی، هضم و جذب میشوند. عدم حرکت مواد غذایی در روده موجب انسداد روده می شود که موضوع مورد بحث ما در این مقاله است. با ما همراه باشید.
انسداد روده چیست؟
انسداد روده
حرکت مواد غذایی در روده توسط انقباضات ماهیچهای ممکن میشود. در روده دو نوع عضله طولی و حلقوی وجود دارد و این عضلات، عامل حرکت مواد غذایی هستند. به حرکات موجی و آرام لوله گوارش که باعث به جلو رانده شدن مواد غذایی میشود، پریستالسیس میگوییم. در صورتی که انقباضات عضلات روده (پریستالسیس) متوقف شود و یا کمتر از حالت عادی باشد، حرکت عادی و آرام مواد غذایی و دفعی درون روده مختل میشود.
در این حالت عدم حرکت مواد غذایی، موجب انسداد روده میشود. انسداد روده حالتی است که هیچ ماده گازی، مایع و یا جامدی نمیتواند در روده حرکت کند و از آن خارج شود. این مشکل ممکن است به عنوان عارضه جانبی پس از جراحی رخ دهد. با این حال، دلایل دیگری نیز برای این وضعیت وجود دارد که در این مقاله به بررسی آنها میپردازیم.
افراد مبتلا به انسداد روده اغلب نمیدانند که غذا در رودههایشان جمع شده است، بنابراین به خوردن ادامه میدهند و حجم بیشتری از مواد را به سمت محل انسداد میفرستند. انسداد روده ممکن است در روده بزرگ یا کوچک رخ دهد. ممکن است انسداد در قسمتی از روده رخ دهد یا روده به طور کامل بسته شود و با جلوگیری از عبور مایعات و غذای هضم شده، بیمار را دچار شکم دردهای شدید کند.
در صورتی روده فردی مسدود شده باشد، موادی مانند غذا، مایعات، اسیدهای معده و گاز در روده تجمع پیدا میکنند و راه خروجی این مواد به طور کامل یا جزئی بسته خواهد شد.
علل بالقوه زیادی برای انسداد روده وجود دارد. اغلب، این وضعیت قابل پیشگیری نیست. تشخیص زودهنگام و درمان بسیار مهم است. در صورت عدم درمان به موقع، انسداد روده میتواند روده را سوراخ یا پاره کند. محتویات روده دارای تعداد زیادی باکتری است و در صورتی که پارگی و سوراخ شدن روده رخ دهد، این محتویات به بخشهای داخلی شکم (که عاری از هرگونه باکتری و میکروب هستند.) نشت میکند. این اتفاق ممکن است باعث مرگ فرد مبتلا شود.
برای کسب اطلاعات بیشتر درباره انسداد روده در این مقاله همراه دکتر با من باشید و در صورتی که احتمال میدهید به انسداد روده مبتلا شده باشید، لازم است سریعا به پزشک گوارش مراجعه کرده و معاینه شوید.
علت انسداد روده چیست؟
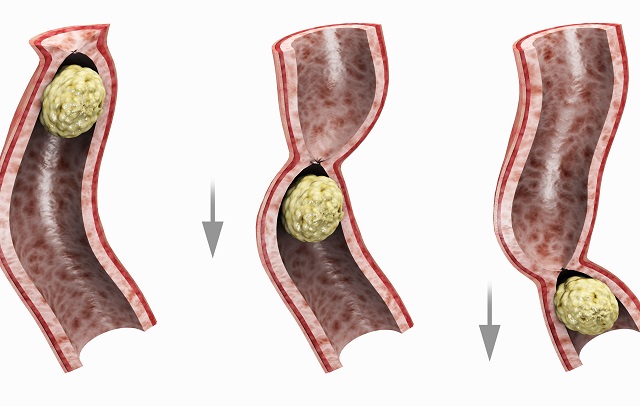
علت انسداد روده
بعد از آنکه در خصوص این بیماری مطلع شده ایم بایستی که از علت آن نیز آگاه شویم و تاجای ممکن از بروز بیماری جلوگیری نماییم. انسداد روده به دو حالت مکانیکی و غیر مکانیکی اتفاق میافتد. در ادامه به بررسی هر دو نوع انسداد و علت بروز هر کدام میپردازیم.
انسداد مکانیکی روده چیست و به چه دلیل ایجاد میشود؟
انسدادهای مکانیکی زمانی ایجاد میشود که روده شما به طور فیزیکی توسط جسمی مسدود میشود. این عارضه میتواند در روده بزرگ و کوچک رخ دهد.
انسداد مکانیکی در روده کوچک، ممکن است به دلایل زیر ایجاد شود:
- چسبندگی روده، که پس از جراحیهای شکم یا لگن یا بعد از التهابهای شدید ایجاد شود.
- ولولوس یا پیچ خوردگی رودهها
- انواژیناسیون یا درهم رفتگی رودهها
- نقصهای مادرزادی روده که اغلب در نوزادان تازه متولد شده باعث بروز انسداد روده میشود؛ اما ممکن است در کودکان و نوجوانان نیز رخ دهد.
- وجود تومور در روده کوچک
- سنگ کیسه صفرا (به ندرت باعث ایجاد انسداد میشود.)
- اشیاء بلعیده شده به خصوص در کودکان
- فتق
- بیماری التهابی روده، مانند بیماری کرون
وجود انسدادهای مکانیکی در روده بزرگ بسیار نادر است؛ اما غیر ممکن نیست. این مشکل ممکن است به دلایل زیر ایجاد شود:
- مدفوع گیر کرده در روده بزرگ یا رکتوم (مدفوع نهفته)
- چسبندگی ناشی از عفونتهای لگنی یا جراحی
- سرطان تخمدان
- سرطان روده بزرگ
- پلاک مکونیوم در نوزادان (مکونیوم اولین مدفوع نوزادان است که در صورت عدم دفع باعث بروز انسداد در روده بزرگ میشود.)
- ولولوس و انواژیناسیون
- دیورتیکولیت، التهاب یا عفونت کیسههای برآمده روده
- تنگی، باریک شدن روده بزرگ ناشی از زخم یا التهاب
انسداد غیر مکانیکی روده چیست و به چه دلیل ایجاد میشود؟
رودههای کوچک و بزرگ به صورت هماهنگ با یکدیگر و تنظیم شده، فعالیت هضم و دفع را انجام میدهند. اگر عوامل غیر مکانیکی، این انقباضات هماهنگ را قطع یا مختل کند، میتواند باعث انسداد عملکردی روده شود.
این نوع انسداد به عنوان انسداد غیر مکانیکی شناخته میشود. در صورتی که وضعیت ایجاد شده در بیمار، موقتی باشد، به آن ایلئوس میگویند. انسداد غیر مکانیکی که مزمن یا طولانی مدت شود، انسداد کاذب گفته میشود.
یکی از علل معمول انسداد غیر مکانیکی روده، عوارض پس از عمل جراحی است. زیرا اغلب داروهایی که برای بیماران پس از جراحی تجویز میشود، میتواند باعث کند شدن حرکات روده شود. برخی از داروهایی که میتوانند باعث بروز این مشکل شوند، عبارتند از:
- هیدرومورفون (Dilaudid)
- مورفین
- اکسی کدون
- داروهای ضد افسردگی سه حلقه ای، مانند آمی تریپتیلین و ایمی پرامین (توفرانیل)
با وجود اینکه معمولا اصلیترین عامل ابتلا به این عارضه، عوارض داروها است، عوامل دیگر نیز ممکن است باعث بروز این مشکل در بزرگسالان شوند.
علل دیگر ابتلا به ایلئوس عبارتند از:
- جراحی شکم یا لگن
- عفونتها، مانند گاستروانتریت یا آپاندیسیت
- سرطان روده و تومورها
- التهاب روده بزرگ
- عدم تعادل الکترولیتها در بدن
- مصرف برخی داروها (مانند داروهای ضد درد مخدر، مسدود کنندههای کانالهای کلسیمی، آنتی کولینرژیک و…)ِ
- بیماری پارکینسون (این بیماری بر عضلات و اعصاب روده تأثیر می گذارد.)
- بیماری کرون ( به ندرت باعث انسداد میشود. اما ممکن است به دلیل التهاب خود ایمنی باعث ضخیم شدن دیوارههای روده و اختلال در حرکت مواد شود.)
انسداد کاذب روده نیز میتواند ناشی از موارد زیر باشد:
- بیماری پارکینسون، مولتیپل اسکلروزیس (MS) و سایر اختلالات عصبی و عضلانی
- بیماری هیرشپرونگ، اختلالی که در آن کمبود اعصاب در بخشهایی از روده بزرگ وجود دارد.
- اختلالاتی که باعث آسیب عصبی میشوند، مانند دیابت
- هیپو تیروئیدیسم یا کم کاری غده تیروئید
علائم ابتلا به انسداد روده چیست؟

علائم ابتلا به انسداد روده
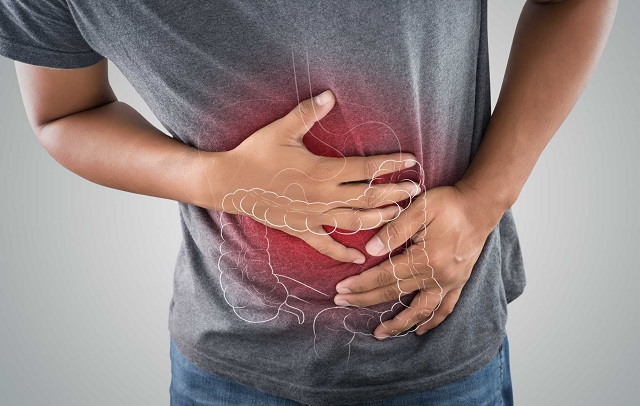
انسداد روده میتواند باعث درد و ناراحتی شدید در ناحیه شکمی شود. علائم گوارشی شایع ترین علائم این بیماری هستند. در صورتی که روده شما مسدود شده باشد، معده و روده شروع به پر شدن از گازی میکند که نمیتواند از مقعد خارج شود. این موضوع باعث میشود که شکم ظاهری سفت و متورم به خود بگیرد. انسداد روده باعث طیف وسیعی از علائم میشود، از جمله:
- نفخ شدید
- گرفتگی و درد شکم و معده
- حالت تهوع
- استفراغ
- ناتوانی در دفع گاز یا مدفوع
- یبوست
- احساس سیری
- اسهال
- تورم شکم
- از دست دادن اشتها
- یبوست یا دفع مقادیر کمی مدفوع آبکی
در بیماران مختلف، علائم انسداد به محل و مدت زمان انسداد بستگی دارد. به عنوان مثال، درانسداد روده کوچک، معمولا استفراغ به عنوان اولین نشانه در بیمار ظاهر میشود. استفراغ ممکن است با انسداد مزمن و طولانی مدت روده بزرگ شما نیزارتباط داشته باشد.
انسداد جزئی میتواند منجر به اسهال شود، در حالی که انسداد کامل میتواند باعث ناتوانی در دفع گاز یا مدفوع شود.
یکی دیگر از علائم مرتبط با انسداد روده، عفونت و التهاب در حفره شکمی (پریتونیت) است. این اتفاق زمانی رخ میدهد که بخشی از روده پاره شده باشد. در این حالت بیمار تب میکند و درد شکم وی افزایش مییابد. در صورت بروز این اتفاق، خطر مرگ برای بیمار وجود دارد و فرد باید به صورت اورژانسی جراحی شود.
اگر این علائم را به خصوص پس از جراحی تجربه کردید، این موضوع را فورا با دکتر گوارش خود در میان بگذارید.
روشهای تشخیص انسداد روده

روشهای تشخیص انسداد روده
برای تشخیص انسداد روده، پزشک ابتدا از بیمار میخواهد، علائم و مشکلات خود را برای وی شرح دهد. در این روند پزشک، در مورد هر گونه سابقه بیماری، داروهای تجویز شده و جراحیها (به ویژه جراحیهایی که اخیرا بر روی بیمار انجام شده است.) از وی سوالاتی خواهد پرسید.
مرحله بعدی تشخیص، معاینه فیزیکی بیمار توسط پزشک است. برای انجام این امر، پزشک، شکم شما را برای علائم تورم یا گرفتگی بررسی میکند و نقاط مختلفی از شکم را فشار میدهد. پزشک همچنین با استفاده از گوشی پزشکی به صدای شکم بیمار گوش میدهد تا بررسی کند صداهای شکم طبیعیع و معمولی هستند، یا خیر.
وجود یک توده سفت یا انواع خاصی از صداها، به ویژه در کودکان، ممکن است به تشخیص وجود انسداد کمک کند.
اگر رودههای بیمار به دلیل ایلئوس حرکت نکنند، پزشک ممکن است چیزی نشنود یا صداهایی بیشتر از حالت عادی از روده شنیده شود.
مطالعات تصویربرداری معمولاً پس از یک معاینه فیزیکی کامل و برای قطعیت بخشیدن به تشخیص پزشک، تجویز میشوند. نتایج به دست آمده در تصویر برداریها، میتوانند محل قرارگیری انسداد را با نشان دادن تجمع گاز، بزرگ شدن روده یا توده مواد انباشته شده در بخشهایی از روده، نشان دهند.
پزشک از روشهای تصویر برداری، برای شناسایی مناطقی که در معاینه فیزیکی به نظر سفت و دارای محتوای متمرکز است، استفاده کند.
انواع مختلف مطالعات تصویربرداری و آزمایشهایی که برای تشخیص بهتر انسداد روده تجویز میشوند، به شرح زیر است:
- آزمایش خون برای بررسی تعداد سلولهای خون
- سی تی اسکن
- سونوگرافی (بیشتر برای کودکان و نوزادان استفاده میشود.)
- آزمایش خون برای بررسی عملکرد کبد و کلیه
- اشعه ایکس (ممکن است نشانههایی از گاز به دام افتاده و انسداد احتمالی را نشان دهد.)
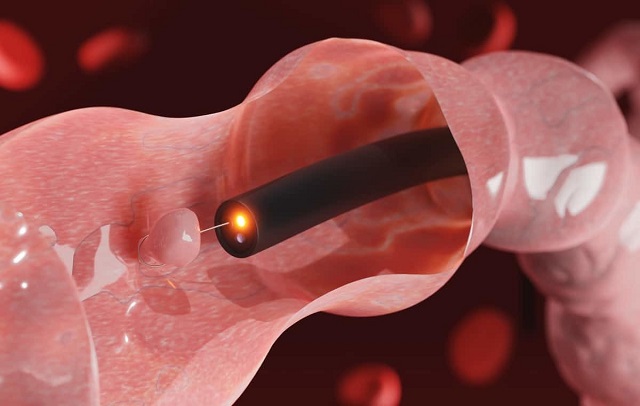
- کولونوسکوپی
- بررسی سطح الکترولیتها با آزمایش خون
- در برخی موارد، پزشک ممکن است از یک روش تشخیصی به نام تنقیه با کنتراست (تنقیه هوا یا باریم) استفاده کند.
در طول این روش، پزشک هوا یا سولفات باریم، یک ماده رادیو شفاف را از طریق رکتوم وارد روده بزرگ میکند. در حالی که پزشک این کار را انجام میدهد، یک تکنسین از شکم شما عکس میگیرد.
هوا یا باریم در اشعه ایکس نشان داده میشود تا به تکنسین کمک کند تا هرگونه انسداد احتمالی را مشاهده کند. در برخی از کودکان، این روش میتواند انسداد ناشی از انواژیناسیون (درهم رفتگی روده) را درمان کند.
روشهای درمان
روش درمان بستگی به محل و شدت انسداد دارد. به هیچ عنوان این مشکل را دست کم نگیرید و سعی نکنید انسداد روده خود یا خانوادهتان را در خانه درمان کنید؛ زیرا برای درمان، ابتدا باید نوع انسداد مشخص شود و روش درمانی متناسب با نوع انسداد انتخاب و اجرا شود.
درمانهای اولیه
انسدادهای جزئی یا ایلئوس، ممکن است با استراحت دادن به رودهها و دریافت مایعات داخل وریدی (IV) درمان شود. استراحت روده به این معنی است که در این مدت بجز مایعات شفاف، چیزی برای خوردن به بیمار داده نمیشود. در این حالت پزشک تلاش میکند علت اولیه انسداد را نیز پیدا کرده، اقدامات لازم جهت جلوگیری از تکرار انسداد را نیز به شما آموزش دهد.
در پروسه درمان انسداد روده، توجه به کم آبی بدن امری ضروری است. پزشک ممکن است برای بیمار مایعات داخل وریدی تجویز کند تا عدم تعادل الکترولیت در بدن بیمار اصلاح شود. همچنین ممکن است یک کاتتر و سوند ادراری برای تخلیه ادرار به مثانه شما نیز وارد شود.
در برخی بیماران لازم است با استفاده از لوله بینی معدی، موادی به گلو، روده و معده بیمار وارد شود تا ورم، حالت تهوع و فشار موجود در لوله گوارش را کاهش دهد.
همچنین اگر انسداد روده به دلیل استفاده از داروهای ضد درد مخدر ایجاد شده باشد، پزشک میتواند داروهایی را تجویز کند که اثر مواد مخدر بر روده و بدن را کاهش دهد.
عمل جراحی
اگر این اقدامات شکست بخورند یا اگر علائم بیمار با وجود این اقدامات، بدتر شود، نیاز به جراحی وجود خواهد داشت. جراحی جهت درمان انسداد روده معمولا نیاز به بستری شدن در بیمارستان دارد. برای انجام این عمل، به بیمار مایعات IV (داخل وریدی) داده میشود، زیرا علاوه بر جبران کم آبی بدن، به جلوگیری از شوک در حین جراحی کمک میکند.
انسداد روده شدید میتواند آسیب دائمی به روده وارد کند. اگر این اتفاق رخ داده باشد و بخشی از بافت روده در اثر انسداد آسیب دیده باشد، جراح عملی را برای برداشتن بخشی از بافت مرده و اتصال مجدد دو انتهای سالم روده نیز انجام خواهد داد.
در حالی که داروهای تجویزی نمیتوانند خود انسداد را درمان کنند، میتوانند به کاهش حالت تهوع شما کمک کنند تا زمانی که درمانهای بعدی انجام شود. نمونههایی از داروهایی که ممکن است پزشک شما تجویز کند عبارتند از:
- آنتی بیوتیک برای کاهش عفونت
- داروهای ضد تهوع برای جلوگیری از استفراغ
- مسکنها
انواع انسداد روده
انسداد روده به سه صورت مختلف دیده میشود. جزئی، کامل و ایلئوس فلجی. درمان انسداد علاوه بر شدت و محل انسداد، به نوع انسداد نیز بستگی دارد.
انسداد جزئی
گاهی اوقات شرایطی مانند بیماری کرون یا دیورتیکولیت باعث اختلال در حرکت بخشی از روده میشود. با این حال، برخی از مواد روده میتوانند از آن عبور کنند. در این حالت پزشک ممکن است رژیم غذایی کم فیبر را به بیمار توصیه کند. رژیم غذایی کم فیبر، میتواند باعث کاهش حجم مدفوع شود و دفع آن را راحت تر کند.
با این حال، اگر رژیم غذایی کم فیبر برای درمان انسداد روده موثر نبود، ممکن است برای ترمیم بخش آسیب دیده روده و رفع انسداد نیاز به جراحی وجود داشته باشد.
انسداد کامل
انسداد کامل یک موقعیت اورژانس پزشکی است. انتخاب روش درمان به سلامت وو شرایط فیزیکی کلی بیمار بستگی دارد. به عنوان مثال، جراحی باز شکم برای برخی افراد مانند افراد مسن و مبتلایان به سرطان روده بزرگ مناسب نیست. در این موارد، پزشک ممکن است از استنت فلزی برای بازتر کردن فضای داخلی روده استفاده کند.
با گشادتر شدن فضای داخلی روده، مواد گیر کرده در روده فضای بیشتری برای حرکت خواهند داشت و انسداد رفع خواهد شد. با این حال، ممکن است همچنان به جراحی شکم برای رفع انسداد یا برداشتن قسمت آسیب دیده روده نیاز باشد. برای تشخیص بهتر می بایست از پزشک متخصص گوارش و کبد در سایت دکتر با من نوبت اخذ نمایید و سپس در اولین فرصت مراجعه نمایید.
ایلئوس فلجی
آخرین حالت انسداد روده، ایلئوس فلجی نامیده میشود. ایلئوس فلجی زمانی اتفاق میافتد که ماهیچههایی که با انقباض خود، غذا را در رودهها حرکت میدهند، به طور موقت فلج شوند.
درمان ایلئوس فلجی با کشف علت بیماری شروع میشود. اگر ایلئوس به دلیل عوارض مرتبط به دارو ایجاد شده باشد، پزشک ممکن است داروی دیگری را برای تحریک مجدد حرکات لوله گوارش تجویز کند. یکی از داروهایی که ممکن است توسط پزشک تجویز شود، متوکلوپرامید (Reglan) است.
در صورت امکان، قطع داروهایی که باعث ایجاد ایلئوس شده اند نیز میتواند به بهبود وضعیت بیمار کمک کند. با این حال، نباید به دلیل بروز ایلئوس فلجی و بدون تایید پزشک، مصرف داروهای خود را قطع کنید و یا از داروهای محرک روده استفاده کنید.
درمان بدون جراحی در مراحل اولیه ایلئوس فلجی امکان پذیر است. ممکن است بیمار برای دریافت مایعات مناسب به صورت داخل وریدی نیاز به بستری شدن در بیمارستان داشته باشد تا زمانی که مشکل به طور کامل برطرف شود و خطری وی را تهدید نکند.
علاوه بر هیدراتاسیون مایع داخل وریدی، پزشک ممکن است از لوله بینی معدی برای رفع فشار موجود در لوله گوارش استفاده کند. در طی این روش، یک لوله در حفره بینی شما وارد میشود تا به معده شما برسد.
لوله، هوا و مواد اضافی را که در صورت عدم وجود لوله، ممکن است به صورت استفراغ از بدن خارج شوند را تخلیه میکند. در بیشتر موارد ایلئوس فلجی که پس از جراحی ایجاد شده است، ظرف 2 تا 4 روز پس از جراحی برطرف میشود. با این حال، اگر وضعیت بهبود نیابد، برخی از افراد نیاز به جراحی دارند.
چه عواملی ریسک ابتلا به انسداد روده را افزایش میدهند؟
همانطور که گفته شد، یکی از اصلی ترین علتهای ابتلا به انسداد روده، جراحیهای شکم است. طبق تحقیقات انجام شده، انسداد روده از شایعترین علتهای بستری مجدد بیمار در بیمارستان در ماه اول پس از جراحی است.
جراحان برای انجام جراحیهایی که در نزدیکی روده انجام میشوند، داروهایی برای بیمار تجویز میکنند که موقتا حرکت روده را کمتر کند تا جراحی با کیفیت و ریسک کمتری انجام شود.
گاهی اوقات پریستالسیس (انقباض طبیعی عضلات روده) ممکن است دیر به حالت عادی خود برگردد. در برخی افراد نیز، مسدود شدن روده به دلیل تشکیل بافت اسکار اتفاق میافتد.
- علاوه بر عملهای جراحی، شرایط پزشکی دیگر نیز میتواند خطر ابتلا به انسداد روده را افزایش دهد. برخی از این موارد عبارتند از:
- عدم تعادل الکترولیتها، مانند مواردی که شامل عدم تعادل در پتاسیم و کلسیم است.
- سابقه آسیب روده یا تروما
- سابقه اختلال روده، مانند بیماری کرون و دیورتیکولیت
- سپسیس یا مسمومیت خونی
- سابقه قرار گرفتن در معرض پرتوهای پرانرژی (تابش) در نزدیکی شکم
- بیماری شریان محیطی (عدم دریافت کافی خون در اندامهای بدن)
- کاهش وزن سریع
- فتقها
- بیماری کرون (نوعی بیماری التهابی روده)
- جراحی شکم، مفاصل یا ستون فقرات
- بلعیدن جسم خارجی
- کاهش خون رسانی به روده کوچک
- رشد غیر طبیعی بافت در داخل یا کنار روده کوچک
- وجود تومورها در روده کوچک
- سرطان
- عفونت در پوشش داخلی روده کوچک
- بیماری کلیوی
- دیابت طولانی مدت
- به ندرت، سنگ کیسه صفرا میتواند باعث مسدود شدن روده شود.
- افزایش سن نیز به طور طبیعی سرعت حرکت رودهها را کاهش میدهد.
استومی جایگزین روده، در آسیب بافتی بسیار شدید است.
رودههای انسان بسیار طولانی است، بنابراین میتوان بدون بخشی از آن نیز زندگی کرد. در حالی که ممکن است برداشتن بخشهایی از روده بر روند هضم و جذب غذا تاثیر بگذارد، بیشتر افراد با برداشتن بخشی از روده نیز زندگی سالمی دارند.
در برخی موارد که آسیب گستردهای به روده وارد شده باشد، پزشک ممکن است مجبور شود کل روده یا بخشی از آن را از بدن بیمار خارج کند. در این حالت، در صورت گسترده بودن بخش خارج شده از بدن، پزشک یک کیسه مخصوص به نام استومی داخل بدن قرار میدهد. این کیسه امکان خروج مدفوع از دستگاه گوارش را مهیا میکند.
در بیمارانی که استومی درون بدن آنان قرار میگیرد، الزامات خاصی توسط پزشک به بیمار آموزش داده میشود که استومی آسیب نبیند و بدن بتواند تا حد ممکن عملکرد عادی خود را حفظ کند. با این وجود این بیماران بعد از برطرف شدن انسداد، میتوانند بدون روده خود زندگی کنند.
مقایسه ایلئوس با سایر انواع انسداد روده
ایلئوس به عنوان “انسداد غیرمکانیکی روده” شناخته میشود زیرا زمانی رخ میدهد که دستگاه گوارش حرکت طبیعی را متوقف کند. با این حال، برخی شرایط ممکن است باعث انسداد فیزیکی یا انسداد مکانیکی روده شوند. شرایط زیر ممکن است باعث انسداد فیزیکی روده شود:
- فتق
- بافت اسکار بعد از جراحی
- تومورهای روده
- بلعیدن اشیاء خارجی
- گیر کردن مدفوع در رکتوم یا کولون (روده نهفته)
- ولولوس، زمانی که رودهها پیچ خورده میشوند
- سنگ کیسه صفرا نیز در موارد بسیار نادر، ممکن است باعث بروز این مشکل شود.
مسدود شدن روده چه عوارضی میتواند ایجاد کند؟
در صورت مراجعه به موقع به پزشک، انسداد روده میتواند به سادگی و بدون ایجاد خطر جانی برای بیمار، درمان شود. بنابراین مهمترین پیشنهاد ما به شما، مراجعه سریع و به تعویق نینداختن مراجعه به مراکز پزشکی است.
بسته به شدت و نوع انسداد، این وضعیت ممکن است باعث بروز مشکلات زیر در بدن فرد بیمار شود:
- کم آبی بدن
- عدم تعادل الکترولیت
- سوراخ شدن یا پارگی در روده که منجر به عفونت میشود.
- نارسایی کلیه
همچنین اگر انسداد مانع از رسیدن خون به قسمتی از روده شود، میتواند باعث بروز موارد زیر شود:
- عفونت
- سپسیس (عفونت خونی تهدید کننده زندگی)
- نارسایی ارگانهای متعدد
- مرگ
دو مورد از شدیدترین عوارض انسداد روده، که دلیل اصلی بروز عوارض دیگر هستند، نکروز (مرگ بافتی) و پریتونیت (التهاب صفاق) است. برای جلوگیری از روند پیشرفت بیماری اسنداد روده هرچه سریعتر به فوق تخصص گوارش و کبد در سایت دکتر با من مراجعه نمایید و روند درمان بیماری خود را آغاز کنید
نکروز مرگ نابهنگام سلول یا بافت است. این میتواند زمانی اتفاق بیفتد که یک انسداد جریان خون به روده را قطع کند. بدون خون، اکسیژن نمیتواند به بافت برسد و باعث مرگ آن میشود. بافت مرده، دیواره روده را ضعیف میکند و باعث میشود روده به راحتی پاره شده و محتویات روده به داخل حفره شکمی نشت کند که همان سوراخ شدن روده است.
سوراخ شدن روده به دلیل نکروز میتواند باعث پریتونیت شود. پریتونیت یک التهاب جدی در حفره شکم است که توسط باکتری یا قارچ ایجاد میشود. روده حاوی باکتریهای زیادی مانند E. coli است. در یک انسان سالم باکتریها در روده باقی میمانند و به هیچ عنوان وارد حفره داخلی بدن نخواهند شد. پریتونیت باکتریایی میتواند به سپسیس (عفونت خون) تبدیل شود. ابتلا به سپسیس منجر به نارسایی در اندامهای حفره شکمی و شوک میشود و ممکن است در نهایت فرد از عوارض این بیماری فوت کند.
آیا میتوان از ابتلا به انسداد روده بزرگ و کوچک پیشگیری کرد؟
بسیاری از عوامل خطر مرتبط با انسداد روده ، قابل پیشگیری نیستند. اگر قصد انجام جراحی دارید، باید بدانید که ریسک ابتلا به انسداد روده در مورد شما وجود دارد. اما این موضوع نباید شما را از انجام جراحی خود بازدارد. در صورتی که آگاهی و دانش کافی از علائم مسدود شدن رودهها داشته باشید و به موقع برای درمان آن اقدام کنید، هیچ گونه خطری شما را تهدید نمیکند و این مشکل میتواند به سادگی رفع شود.
با وجود اینکه هیچ راه مطمئنی برای پیشگیری از انسداد روده وجود ندارد، در اینجا اقدامات سادهای را برای شما جمعآوری کردهای که ریسک ابتلا به این مشکل را کاهش میدهند.
- سعی کنید غذای روزانه خود را در وعدههای بیشتر و حجم کمتر هر وعده دریافت کنید. به عنوان مثال، به جای 2 یا 3 وعده غذایی بزرگ، 5 یا 6 وعده غذایی کوچک در طول روز داشته باشید.
- غذای خود را خیلی خوب بجوید. سعی کنید هر لقمه را حدود 20 بار یا تا زمانی که مایع شود، بجوید.
- از خوردن بیش از حد غذاهای پرفیبر و سبزیجات و میوههای خام با پوست یا دانه پس از جراحیهای بزرگ، خودداری کنید. این مواد میتوانند تودهای از مواد هضم نشده را تشکیل دهند که اگر قسمتی از روده شما باریک شده باشد، باعث انسداد شود.
- قبل از خوردن غذاهای غلات کامل یا استفاده از مکملهای فیبر با پزشک خود مشورت کنید.
- برای کمک به دفع مدفوع به صورت منظم، در زمانهای منظم غذا بخورید، در حین دفع زور نزنید و مقدار زیادی آب بنوشید. اگر بیماری کلیوی، قلبی یا کبدی دارید و باید مایعات خود را محدود کنید، قبل از اینکه مقدار مایعات مصرفی خود را افزایش دهید با پزشک خود صحبت کنید.
- به صورت منظم ورزش کنید. ورزش به هضم بهتر غذا کمک میکند. حداقل ۲ ساعت و نیم در هفته فعالیت بدنی متوسط تا شدید داشته باشید. پیاده روی یکی از گزینههای پیش روی شما است که هزینه و نیاز به لوازم ورزشی ندارد. بهترین گزینه این است که شما نزد پزشک متخصص داخلی و یا متخصص گوارش و کبد در سایت دکتر با من رفته و علائم بیماری خود را با وی درمیان بگذارید.
انسداد روده در نوزادان
انسداد روده در نوزادان امری نسبتا معمول است و معمولاً به دلایل زیر اتفاق میافتد:
- عفونت
- بیماریهای روده
- کاهش جریان خون به روده (خفه کردن)
- برخی از کودکان پس از ابتلا به آنفولانزای معده، به این مشکل دچار میشوند.
- انواژیناسیون (داخل شدن بخشی از روده در بخشی دیگر که در کودکان کمتر از 2 ساله شایع است.)
درهم رفتگی روده یا انواژیناسیون، شایع ترین علت انسداد روده در کودکان 3 ماهه تا 3 ساله است. اما ممکن است در کودکان بزرگتر، نوجوانان و بزرگسالان نیز رخ دهد. انواژیناسیون اورژانس پزشکی است و شایع ترین اورژانس شکمی در اوایل دوران کودکی است. اگر این مشکل درمان نشود، میتواند باعث عفونت یا حتی مرگ نوزاد شود.
تشخیص هر نوع انسداد روده در نوزادان دشوار است زیرا آنها نمیتوانند علائم خود را توصیف کنند. در عوض، والدین باید فرزندان خود را برای تغییرات و علائمی که میتواند نشان دهنده انسداد باشد، بررسی کنند. علائم هر کودک ممکن است متفاوت باشد. شایع ترین علامت آن گریه ناگهانی و بلند است که به دلیل درد شدید و ناگهانی شکم (شکم) در یک کودک سالم اتفاق میافتد.
در ابتدا ممکن است به نظر برسد این نوع شکم درد که در بیشتر کودکان مبتلا مشاهده میشود، قولنج است. نوزادان یا کودکانی که دچار این وضعیت شده اند، ممکن است زور بزنند، زانوهای خود را به سمت بالا بکشند، بسیار تحریک پذیر باشند و با صدای بلند گریه کنند. کودک شما ممکن است هر از گاهی احساس بهتری داشته باشد و بین دورههای درد بازیگوشی کند و یا در اثر گریه خسته و ضعیف شود.
علائم دیگری که ممکن است ناشی ازانسداد روده در نوزادان باشند، عبارتند از:
- مدفوع خونی
- تب
- خستگی یا بی حالی شدید
- استفراغ صفرا
- اسهال
- تعریق
- کم آبی بدن
- شکم متورم
- کشیدن زانو تا سینه
- غرغر از درد
- دفع مدفوع که به نظر میرسد خون در آنها وجود دارد. (مدفوع ژله ای قرمز رنگ)
- گریه خیلی بلند
- استفراغ، به ویژه استفراغ صفرا مانند که به رنگ زرد مایل به سبز است.
اگر متوجه این علائم یا سایر تغییرات در کودک خود شدید، فوراً به دنبال مراقبتهای پزشکی باشید.
در صورت بروز کدام علائم انسداد روده باید به پزشک مراجعه کنیم؟
اگر علائم انسداد روده را دارید، به ویژه اگر اخیراً تحت عمل جراحی شکم قرار گرفته اید، فورا به مراکز پزشکی و کلینیک های تخصصی گوارش مراجعه کنید:
- نفخ شکم
- یبوست شدید
- از دست دادن اشتها
چشم انداز افرادی که به انسداد روده مبتلا شدهاند.
انسداد روده هنگامی که درمان نشود، میتواند باعث مرگ بافت در قسمت آسیب دیده روده شود. همچنین میتواند منجر به سوراخ شدن و پارگی در دیواره روده، عفونت شدید و شوک شود.
به طور کلی، چشم انداز بیماری به علت آن بستگی دارد. اکثر موارد انسداد روده قابل درمان هستند. با این حال، علل دیگر، مانند سرطان، نیاز به درمان و نظارت طولانی مدت دارد.
سخن پایانی؛ انسداد روده را جدی بگیرید.
انسداد روده زمانی اتفاق میافتد که حرکت طبیعی مواد درون روده، به دلایل مکانیکی و غیر مکانیکی مختل و یا متوقف شود. علائم اصلی آن احساس سفتی و درد در ناحیه شکمی است. درمان این مشکل به شدت، قدمت انسداد و علت بروز انسداد بستگی دارد.
مسدود شدن روده یکی از اصلیترین دلایل مراجعه مجدد بیماران در ماه پس از جراحیهای مختلف است و همچنین یکی از دلایل شایعترین اورژانس پزشکی در نوزادان میباشد. در صورتی که علائم گفته شده در بیماری را در خود و یا خانواده مشاهده کردید، لازم است سریعا به مراکز پزشکی مراجعه کنید تا اقدامات لازم برای رسیدگی به وضعیت شما انجام شود.
توجه داشته باشید که در صورت عدم درمان، انسداد روده، ممکن است منجر به پارگی روده و مرگ بیمار شود. در نتیجه بهتر است که به پزشک متخصص گوارش و کبد در سایت دکتر با من مراجعه کنید و سپس از پیشرفت بیماری خود جلوگیری نمایید.