یکی از مشکلات رایج در گوارش انسان، ابتلا شدن به بیماری یبوست است که می توان آن را درمان و از حاد شدن بیشتر این بیماری، جلوگیری کرد. اشخاص در هر سنی امکان ابتلا به بیماری یبوست وجود دارد و در این حالت امکان اجابت مزاج از حالت نرمال خارج می شود و شخص به سختی و یا خیلی کم در طول هفته اجابت مزاج دارد.
در چه صورتی فرد به بیماری یبوست دچار می شود؟
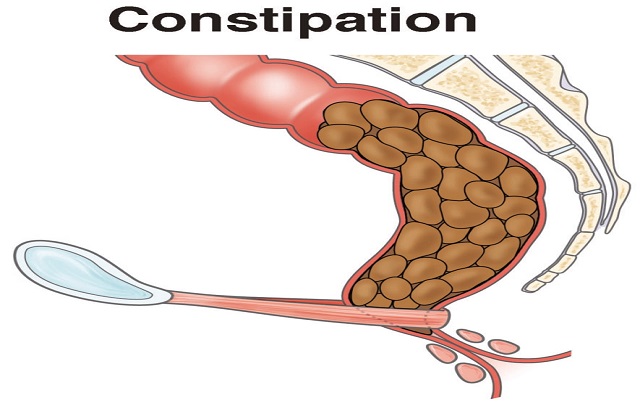
از نظر پزشکان گوارش و داخلی، چنانچه فرد در هفته کمتر از سه بار اجابت مزاج داشته باشد می توان گفت که بیماری یبوست مبتلا شده است.
برای یکی یبوست یعنی تعداد کم اجابت مزاج و برای دیگری مدفوع سفت و خشک و عبور سخت است که مستلزم فشار آوردن و درد هنگام عبور است. اما این موضوع در هر فرد کاملا متفاوت بوده و ممکن است ساختار بدنی او این چنین نباشد. به همین جهت برای تشخیص بیماری بهتر است به دکتر گوارش در سایت دکتر با من مراجعه کنید.
یک حالت دیگر نیز وجود دارد که اجابت مزاج در شخص سخت تر و حادتر است که به آن نیز یبوست می گویند. چنانچه از ملین ها استفاده کردید، از اجابت مجاز بیش از یک بار در روز استرس نداشته باشید و بدانید که چنانچه در حالت عادی بیش از سه بار در روز باشد، در این حالت بایستی به دکتر مراجعه کنید.
علت یبوست چیست؟
علل به وجود آمدن یبوست
علت های زیادی در ایجاد یبوست تاثیر دارند که موارد زیر از مهمترین علت های آن است:
- عدم استفاده از فیبر، سبزی و میوه در برنامه ی غذایی هفتگی
- عدم نوشیدن آب به اندازه ی کافی
- ورزش نکردن و نشستن طولانی مدت در یک جا
- بیماری هایی مانند: دیابت، کم کاری تیروئید، اسکلرودرمی، لوپوس و افسردگی که عوارض مهم آنها، بیماری یبوست است.
- داروهایی هایی برای درمان اعتیاد به مواد مخدر استفاده می شود، بیماری یبوست را به دنبال دارد.
- عدم استفاده به موقع از دستشویی
- داشتن یک رژیم غذایی سالم
- استرس و اضطراب بیش از اندازه
- وجود بیماری های بواسیر یا هموروئید
- دوران بارداری
- سرطان مقعد و روده در شخص
- بیماری درهم رفتگی روده رکتوم (پرولاپس) موجب بروز یبوست در شخص می شود.
- تنگ بودن روده در بدن انسان و اعمال جراحی در بیماری های مختلف مانند بواسیر و هموروئید
به همین جهت بهتر است برای اطلاع از بیماری یبوست به پزشک گوارش و داخلی در سایت دکتر با من مراجعه کنید.
علائم یبوست چیست؟
علائم یبوست
در صورتی که علائم زیر را مشاهده نمودید حتما از پزشک گوارش در سایت دکتر با من نوبت اخذ و کرده و سپس مراجعه کنید.
- کم تحرک بودن روده
- تلاش زیاد برای دفع مدفوع
- مدفوع بسیار سفت
- احساس عدم راحتی بعد از اجابت مزاج
- نفخ زیاد در شکم
روش های تشخیص بیماری یبوست چیست؟
معمولا پزشکان برای تشخیص بیماری یبوست در ابتدا فرد را معاینه می کنند و بعد از آن برای تشخیص بهتر از او می خواهند که آزمایش خون انجام دهد و در صورت لزوم، پزشک از روش های زیر برای درمان استفاده خواهد کرد.
- انجام کولونوسکوپی
- روش تنقیه با باریوم
- بررسی بیماری انتقالی Sitzmarks
- بررسی و انجام مانومتری آنورکتال
- Defecography (ام آر آی دینامیک یا فلوروسکوپی) در صورت تشخیص پزشک متخصص
- تست های تشخیصی برای بیماری های تیروئید، دیابت و کم خونی در صورت نیاز
موارد بالا مهمترین راه های تشخیص بیماری یبوست است که پزشک گوارش برای بیمار تجویز می کند. البته در بسیاری از موارد نیازی به انجام این تست ها ندارد و صرفا معاینه بالینی بیمار کافی است.
در چه زمانی برای درمان بیماری یبوست به پزشک مراجعه کنیم؟
اگر شرایط زیر را تجربه میکنید، در اولین فرصت باید به پزشک مراجعه کنید. و در صورتی دفع مدفوع برای شما آسان نمی باشد و همراه با درد است بهتر است هرچه سریع تر به دکتر خود مراجعه کنید.
- زمانی که یبوست به صورت ناگهانی سراغ شما می آید و یک مدت پشت سرم به این بیماری دچار می شوید، بدون آنکه علت را بدانید.
- زمانی که بیماری یبوست در شما با روش های خانگی و معمول برطرف نشود و همچنان شما دارای مشکلاتی باشید.
- در صورتی که بیماری یبوست شما همراه با تغییر حالت در مدفوع و یا با خونریزی همراه باشد.
علاوه بر این موضوع در صورتی که شما شاهد موارد زیر در بدن خود بودید نیازی نیست که به پزشک متخصص مراجعه کنید.
- یبوست موجب تغییر عادت های روزانه شما نشده و به راحتی با روش های خانگی قابل درمان است.
- در زمان دفع مدفوع دچار خونریزی و درد نمی شوید.
- وزن شما تغییری نکرده و چاق یا لاغر نشده اید.
- در هنگام اجابت مزاج دردی را حس نمی کنید.
- یبوست شما بیش از چند روز بیشتر طول نکشیده است.
- تغییری در اندازه مدفوع خود حس نکرده اید.
راه های درمان بیماری یبوست
درمان یبوست
نمی توان به صورت قطعی روش های درمانی برای بیماری یبوست را در این جا مطرح کرد، چرا که مشکلات روده و گوارش در هر فرد با فرد دیگر کاملا متفاوت است و علاوه بر آن نیز به دلیل این که علت های زیادی در خصوص به وجود آمدن بیماری یبوست وجود دارد، لذا درمان های آن نیز زیاد است و نظر نهایی را فقط پزشک متخصص گوارش می دهد.
درمان دارویی
- ملین ها و نرم کننده ها در قالب قرص، کپسول و پودر
- لیناکلوتید
- متیلنالترکسون
- نالوکسگول
- نالدومدین
اما فراموش نکنید که از استفاده ی خودسرانه ی داروهای بالا عملا بپرهیزید، چرا که مصرف بی رویه ی آن ها موجب بیماری های دیگر در شخص می شود.
درمان خانگی و پیشگیری از بیماری یبوست
- روزانه حداقل چهار لیوان آب مصرف کنید، مگر اینکه مصرف مایعات برای شما به دستور پزشک به طریق دیگری باشد.
- صبح ها مایعات گرم با آلو مصرف نمایید.
- حتما از سبزی و میوه در رژِیم قضایی خود استفاده کنید
- سبوس غلات را فراموش نکنید و از مصرف بیش از حد نان بپرهیزید.
- یک ورزش منظم را در خانه ی خود، به خصوص صبح ها داشته باشید
- اصلا دفع مدفوع را پشت گوش نیندازید.
- در هنگام مصرف کافئین حتما آب نیز به همراه آن بنوشید.
- صبح ها در هنگام بیدار شدن شکم خود را ماساژ دهید.
در صورت رعایت اینگونه موارد در روتین زندگی خود، احتمال مبتلا شدن کم و سریع تر بهبود یافتن افزایش پیدا می کند. پس حتما انجام هریک را جدی بگیرید.
عوارض بیماری یبوست در بدن انسان
عوارض یبوست
- شقاق مقعدی
در هنگام اجابت مزاج، احتمال فشار آوردن برای دفع مدفوع وجود دارد، به همین جهت بهتر است که این کار اصلا صورت نگیرد، چرا که فشار بیش از حد موجب پارگی دیواره مقعد خواهد شد که به آن شقاق مقعدی می گویند. که معمولا برای درمان آن پماد آنتی فیشر تجویز می شود که در صورت حاد شدن، پزشک عمل لیزر را انتخاب می کند.
2.افتادگی رکتوم
این بیماری در افراد مسنی که مبتلا به رکتوم می شود، وقوع پیدا می کند که اغلب پزشکان با دادن ملین ها از بروز آن جلوگیری خواهند کرد.
- بواسیر یا هموروئید
این بیماری در اثر فشار بر روده در فرد ایجاد شده که می تواند همراه با درد و خونریزی در هنگام اجابت مزاج باشد. این بیماری نیز بعد از تشخیص از طریق دارو قابل درمان است اما در صورت عدم بهبودی، پزشک از لیزر و جراحی استفاده می کند.
- بی اختیاری ادرار
از دیگر عوارض یبوست می توان به بی اختیاری ادرار در صورت فشار به روده، به وجود می آید که توسط متخصص ها قابل درمان است و ورزش کردن در روند بهبودی این بیماری تاثیر بسیار زیاد دارد.
چگونه از متخصص گوارش و کبد نوبت اخذ نماییم؟
سایت دکتر با من به عنوان یک سایت پزشکی تخصصی در زمینه ی اخذ نوبت از دکتر گوارش و دیگر پزشکان در کشور فعالیت مستمر دارد و می توان گفت که شما می توانید به راحتی در هر کجای ایران که هستید به این سایت مراجعه و لیست کامل پزشکان گوارش را همراه با پروفایل اختصاصی آن ها مشاهده کنید.
در این پروفایل، خدمات هر پزشک به همراه سابقه ی درمان آن ها وجود است و همچنین بیماران می توانند نظرات خود را در آنجا نوشته و یا نظرات دیگران را راجع به پزشک مدنظر خود جویا شوند. همچنین شما می توانید از طریق سایت دکتر با من به صورت ویزیت غیر حضوری نیز نوبت اخذ نمایید.
- ۰ ۰
- ۰ نظر