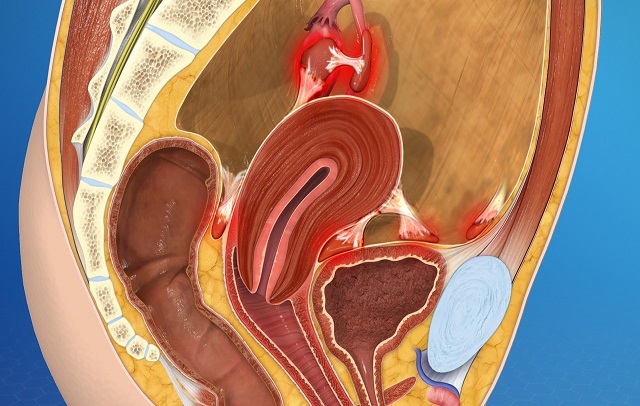
یکی از شایع ترین بیماری های زنان، آندومتریوز است. این بیماری اغلب در 5 تا 10 درصد از رده سنی باروری خانم ها (سنین باروری خانم ها) قابل مشاهده است. این مشکل هنگامی رخ می دهد که بافت آندومتر (لایه درونی رحم) در مکان هایی نامناسب مانند روی تخمدان ها، پشت رحم و حفره لگن رشدی نا به جا داشته باشد.
در سیکل های طبیعی قاعدگی با ریزش لایه داخلی رحم یا اندومتر، دفع آن از بدن صورت می گیرد. برای کسب اطلاعات بیشتر در این زمینه با این مقاله همراه شوید و آن را تا انتها مطالعه کنید.
تاریخچه این بیماری
تاریخچه بیماری آندومتریوز
توصیف این بیماری برای اولین بار مربوط به سال 1860 و فردی به نام روکیتانسکی است. نامگذاری آن در سال 1925 و توسط سامپسون انجام شد. برآوردها نشان می دهد که این بیماری می تواند تاثیر خود را به طور کلی روی 7 تا 10 درصد از خانم ها و همچنین 38 درصد از خانم های نابارور بگذارد.
تعریف بیماری آندومتریوز
شناخت بیماری آندومتریوز
در خانم هایی که مستعد تشکیل این عارضه (Endometriosis) هستند، با جایگزینی این بافت طبیعی در مکان های غیر معمول، چسبندگی به وجود می آید و نواحی آندومتریوزی تولید می شود. هنگامی که سلول های اندومتر در تخمدان به صورت بیش از حد رشد کنند، کیست های آندومتریوزی به وجود می آید.
با جمع شدن ماده ای قهوه ای رنگ درون کیست، سلول های اولیه تخمدان دچار آسیب دیدگی می شوند که در نهایت منجر به چسبندگی و صدمه به لوله های رحمی خواهد شد. در نهایت چسبندگی اطراف تخمدان ها و آسیب دیدگی لوله های فالوپ موجب بروز ناباروری می شود.
طی سالیان اخیر راجع به این بیماری تحقیقات و مطالعات بسیار زیادی اجرا شده است. در گذشته عمده ترین تئوری های ایجاد این عارضه را می توان مواردی مانند انتقال سلول های اندومتری از دوران رحم طی مدت زمان خونریزی های قاعدگی به درون لگن در نظر گرفت. اما در حال حاضر مهم ترین دلایل بروز این عارضه را به نقش اختلالات سیستم ایمنی و واکنش های التهابی نامتعارف بدن ارتباط داده اند.
در نمونه هایی که از نواحی اندومتریوزی تهیه شده است، افزایش سلول های التهابی خاص قابل مشاهده بوده است. در نتیجه اخیرا این عارضه را در دسته بیماری های التهابی و اتوایمیون قرار داده اند. تحقیقات اخیر پیرامون این موضوع بوده است که داروهایی را بیابند که واکنش های ایمنی را به منظور درمان این عارضه کنترل کنند.
علائم این بیماری چیست؟
علائم بیماری آندومتریوز
این عارضه با علائمی خود را نشان می دهد که عبارتند از:
- دردهای شدید در حین قاعدگی
- دردهای مزمن لگن
- درد در حین نزدیکی
- علائم ادراری مانند تکرر ادرار و خونریزی
- علائم گوارشی مانند اسهال و یبوست
ممکن است در اغلب موارد این بیماری فاقد هر نشانه ای باشد و این امر در حین بررسی دلایل ناباروری تشخیص داده شود. با این که واژه آندومتریوز و ناباروری با یکدیگر قابل مشاهده هستند، اما احتمال بروز این عارضه در زنان بارور نیز وجود دارد.
بافت نابجای رحم و تخمدان موجب می شود که کیست هایی پر از خون و عفونت شکل بگیرد که به آن کیست شکلات نیز می گویند. در صورت پاره شدن و ورود محتویات آن به درون شکم، فرد بیمار با مشکلات جدی مواجه خواهد شد.
روش تشخیص بیماری آندومتریوز
روش های تشخیص این بیماری را در ادامه توضیح داده ایم.
معاینه لگن
در حین معاینه لگن، پزشک و بهترین دکتر متخصص زنان زایمان به لمس ارگان های درون لگن از لحاظ ساختارهای غیرطبیعی با دست می پردازد که کیست های دستگاه تناسلی یا اسکارهای پشت رحم در دسته ساختارهای غیرطبیعی قرار می گیرند. اغلب لمس نواحی کوچک که دارای آندومتریوز هستند، امکان پذیر نیست؛ مگر این که زمینه ساز بروز کیست شده باشند.
معاینه واژینال
در نوع شدید این بیماری، بیمار در حین حرکت رحم در معاینه واژینال با دردهای شدید لگن مواجه می شود. پزشک و دکتر متخصص زنان مشهور در تهران در حین معاینه متوجه برجستگی هایی مشابه با ندول در بخش های پشتی رحم می شود که دردناک هستند.
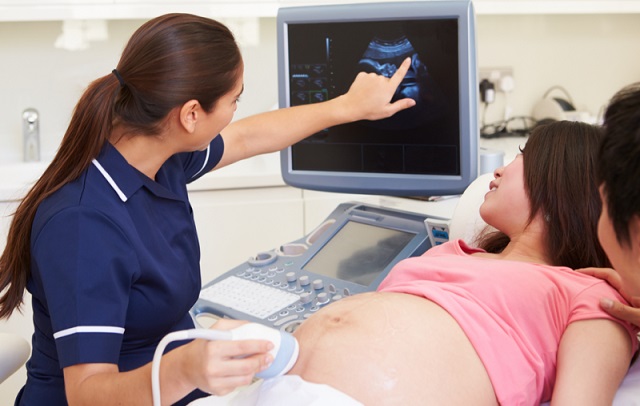
سونوگرافی واژینال
علائم این بیماری در سونوگرافی واژینال به صورت مواردی مانند چسبیدن تخمدان ها به یکدیگر، به عقب برگشتن رحم، ضخیم شدن بافت میان رحم و روده ها و کیست های شکلاتی را در بر می گیرد. در صورت مشاهده کیست های شکلاتی، بیش از نود درصد ارزش دارد که برای تشخیص این مشکل، سونوگرافی واژینال انجام شود.
ام ار آی
این مورد نیز یکی از روش های تشخیص این بیماری است که درگیری احشای مجاور مانند روده ها نیز در آن ممکن است.
لاپاراسکوپی
لاپاراسکوپی به عنوان یک روش مستقیم جراحی ارگان های شکمی و لگنی در نظر گرفته شده و از طریق ایجاد برشی کوچک در دور ناف و وارد شدن دوربین آندوسکوپی انجام می شود. بدیهی است که می توان لاپاراسکوپی را بهترین روش تشخیص این بیماری معرفی کرد. زیرا با استفاده از این روش، تشخیص دادن موارد خفیف و فاقد علامت این عارضه نیز امکان پذیر خواهد بود.
در نتیجه برای تشخیص زود هنگام باید بدون فوت وقت به متخصصی حرفه ای مراجعه کنید. در حالی که شاید پیدا کردن این متخصص از شما زمان بگیرد.
اما می توانید با استفاده از سایت دکتر با من از قابلیت ارائه خدمات پزشکی مورد نیاز مراجعه کنندگان مانند مشاوره پزشکی برخوردار شوید. در حقیقت این مجموعه به برقراری هر چه بهتر ارتباط میان پزشکان و مراجعه کنندگان کمک می کند؛ به این صورت که مواردی مانند مشخصات و نحوه دسترسی به هر پزشک را تعیین می کند.
موارد افزایش دهنده احتمال ابتلا به آندومتریوز
- یائسگی زودرس
- آغاز زودرس سیکل های قاعدگی
- خونریزی های شدید قاعدگی
- سیکل های قاعدگی طولانی
- ناهنجاری های رحمی
- سابقه وجود همین بیماری در خویشاوندان و بستگان نزدیک
روش درمان
درمان آندومتریوز
- درمان های جراحی
- درمان های دارویی
1. درمان جراحی
لاپاراسکوپی را می توان به عنوان بهترین روش جراحی برای درمان این مشکل مطرح کرد. این روش در استفاده از دوربین و لنزهای قوی بزرگ نمایی ایجاد می کند و به همین دلیل نقاط اندومتریوز را به خوبی نمایان می کند. برخی نواحی که احتمال ابتلا به بیماری در آنها بالا است باید به خوبی بررسی شوند که تخمدان ها و روده ها جز این نواحی هستند. همه نقاط درگیر به وسیله انرژی کوتری یا لیزر منهدم یا حتی خارج می شوند.
برای برداشتن آندومتریوزی در صورت درگیری روده ها و چسبندگی بافت باید اقدام مناسبی انجام داد؛ زیرا انرژی حرارتی روی روده ها تاثیر نامطلوبی می گذارد. عمقی بودن این مشکل منجر به تشکیل شدن بافتی ضخیم و ندولار میان رحم و روده ها می شود که جداسازی این بافت به کمک وسیله هایی خاص انجام می شود و موجب کنترل خونریزی عروقی خواهد شد.
بافت اندومتری می تواند درد لگنی فراوانی در افراد به وجود آورد و به همین علت در صورت برداشته نشدن این بافت حین انجام لاپاراسکوپی، درد بیمار در حین نزدیکی و همچنین دردهای مزمن لگنی باقی خواهند ماند.
چسبندگی بافت آندومتریوز عمقی به سیستم حالب و روده ها باعث می شود که این اعضای حیاتی در هنگام جدا کردن این بافت دچار آسیب دیدگی شوند. دریافت کمک از یک جراح اورولوژی یا کولون در حین عمل می تواند کمک کننده باشد و به جراح زنان کمک کند. گاهی اوقات نیز خارج شدن بخشی از روده ها لازم است تا فرد از بیماری خلاصی پیدا کند و دوخته شدن بخش های باقی مانده به یکدیگر امکان پذیر باشد.
نکاتی در مورد جراحی لاپاراسکوپی
در بیمارانی که به ناباروری مبتلا هستند، انجام جراحی لاپاراسکوپی باید دقیق انجام شود. در صورتی که لوله های رحم و هیدروسالپنکس لازم به شدت گرفتار شده باشند، منجر به قطع شدن اتصال لوله ها از رحم خواهند شد. بیشترین استرس جراح در حین جراحی این است که در هنگام جدا کردن جدار کیست های آندومتریوزی، آسیبی به تخمدان ها وارد نشود.
کیست ها در عمق تخمدان در حین ایجاد کیست های شکلاتی درون تخمدان شکل می گیرند و احتمال آسیب دیدگی عمقی تخمدان ها هنگام جدا کردن جداره کیست بالاتر خواهد رفت. از طرفی دیگر دیواره کیست دارای ضخامتی بیش از حد است و احتمال دارد که سلول های زایای تخمدان کنده شوند و از بین بروند. می توان گفت که جراحی های مکرر موجب می شوند که بافت تخمدان از بین برود و موضوع یائسگی زودرس نیز مطرح می شود.
در راستای این موضوع دکتر با من توانسته است مجموعه ای از بهترین متخصصان و پزشکان را به متقاضیان معرفی کند. در این صورت افراد می توانند از موقعیت مکانی، نوع تخصص، نحوه دسترسی، شماره تلفن تماس و موارد دیگر مرتبط با هر پزشک آگاه شوند و متخصصی متناسب با نوع نیاز خود انتخاب کنند.
علت جراحی نکردن کیست های کوچک توسط متخصصان نازایی
ترجیح متخصصان نازایی این است که جراحی کیست های کوچک را در این حیطه انجام ندهند و در صورت نیاز به جراحی پیش از عمل، قرارگیری بیمار در سیکل ای وی اف و فریز کردن تخمک ها انجام می شود. بعد از این که از ذخیره شدن تخمک بیمار اطمینان حاصل شد، وی تحت جراحی قرار خواهد گرفت.
در خانم هایی که دیگر مایل به فرزندآوری نیستند، بهتر است جدا شدن رحم و تخمدان ها حین جراحی به طور کامل انجام شود. در این صورت، بارداری در چنین افرادی دیگر رخ نخواهد داد و مصرف هورمون های مناسب لازم خواهد بود تا علائم ناشی از یائسگی کنترل شود. یائسگی بر این مشکل تاثیری مثبت و بهبود دهنده دارد؛ در نتیجه به خانم هایی که به سن یائسگی نزدیک هستند، پیشنهاد نمی شود که جراحی کنند.
در صورتی که جراحی به طور کامل انجام شود و رحم و تخمدان ها خارج شوند، احتمال عود کردن این مشکل کمتر می شود. بهتر است هورمون های استروژن که اثر آنها روی این عارضه تحریکی است، مصرف نشوند تا علائم یائسگی کنترل شوند.
2. درمان دارویی
این بیماری را می توان یک بیماری عود کننده در نظر گرفت؛ به همین علت درمان های جراحی به تنهایی نمی توانند برای کنترل بیماری کافی باشند و استفاده از درمان های دارویی ضرورت دارد تا از برگشت بیماری جلوگیری شود. در موارد خفیف بودن این مشکل یا کیست های کوچک تخمدان، کمک گرفتن از درمان های دارویی توصیه می شود.
انواع داروها
انواع داروهای ضد آندومتریوز موارد زیر را در بر می گیرد:
- داروهای مهار کننده سیستم هیپوتالاموس هیپوفیز و تخمدان مثل دکاپپتیل، دیفرلین و داروی میکرورلین
- داروهای شبه پروژسترونی مانند دینوژست، روژست و مدروکسی پروژسترون
- داروهای تعدیل کننده سیستم ایمنی در بدن
- داروهای مهار کننده ترشح هورمون های تخمدان مانند قرص های جلوگیری از بارداری
در صورتی که روش درمان دارویی انتخاب شود، بیمار باید به صورت دقیق تحت کنترل قرار گیرد. ممکن است امتحان شود که داروهای مختلف روی بیمار چه واکنشی به دنبال دارد تا طی مدت زمانی مناسب، انتخاب بهترین دارو انجام شود.
یکی از درمان های مفید و بلند مدت ضد آندومتریوز این است که از ای یو دی میرنا استفاده شود. در بیمارانی که با دردهای شدید لگنی مواجه می شوند، درد حین نزدیکی که کاندید درمان ناباروری نیستند، ای یو دی میرنا میزان زیادی از هورمون پروژسترون را تولید می کند و می تواند ناراحتی این بیماران را کنترل کند.
در نهایت در خانم هایی که دردهای لگنی شدید رخ می دهد، بلوک اعصاب لگن می تواند تاثیر قابل توجهی در کنترل درد داشته باشد و دیگر نیازی نباشد که بیمار جراحی انجام دهد.
توصیه های پزشک
- در صورت رنج بردن از دردهای شدید لگنی و درد حین نزدیکی، مراجعه به پزشک لازم است تا بررسی های لازم انجام شود.
- سونوگرافی واژینال را می توان بهترین شیوه تشخیص آندومتریوز در بین انواع روش های کم تهاجمی در نظر گرفت.
- همواره باید به این نکته توجه کرد که این عارضه به عنوان یک بیماری عود کننده در نظر گرفته می شود؛ در نتیجه اجرای جراحی، فرد را از مصرف داروها بی نیاز نمی کند.
- در صورت عدم تمایل به فرزندآوری، خارج شدن رحم و تخمدان ها به طور کامل را می توان بهترین روش درمان معرفی کرد.
- اگر ذخیره تخمک فرد پایین است، ممکن است جراحی یائسگی را به وجود آورد.
- بهتر است ذخیره تخمک قبل از جراحی اجرا شود که این موضوع باید با صلاحدید پزشک باشد.
کدام خانم ها بیشتر در معرض مبتلا شدن به آندومتریوز قرار دارند؟
- خانم هایی که بارداری منجر به زایمان نداشته اند.
- بلوغ زود هنگام
- سیکل های پریود کوتاه (اغلب زودتر از 27 روز پریود شدن)
- یائسگی دیر هنگام
- قرارگیری در معرض استروژن زیاد
- مبتلا شدن یکی از بستگان نزدیک مثل خاله، مادر و خواهر
- توده بدنی کم
- اختلالات آناتومیک در رحم که خروج خون پریود را مشکل می کند.
- مصرف الکل و مواد مخدر
عوامل بالا به این معنا نیست که هر فردی با ویژگی های بالا حتما به این بیماری مبتلا می شود؛ بلکه به این معنا است که این موارد، افراد را مستعد مبتلا شدن به این بیماری خواهد کرد.
خطرات آندومتریوز
اختلال در باروری را می توان اصلی ترین عارضه و خطر این بیماری در نظر گرفت. حدود یک سوم تا نیمی از خانم هایی که با این مشکل مواجه می شوند، به دشواری باردار خواهند شد.
آزاد شدن سلول تخمک از تخمدان و حرکت آن به سمت رحم از طریق لوله فالوپ برای حاملگی لازم است تا بارور شدن آن در مسیر توسط یک اسپرم انجام شود و متصل شدن آن به دیواره رحم رخ دهد. این بیماری از راه های مختلفی می تواند مانع از بارداری شود که عبارتند از: انسداد مسیر حرکت تخمک و راه های غیر مستقیم مانند از بین بردن تخمک و اسپرم.
با این حال، تعداد بسیار زیادی از افراد مبتلا به این بیماری توانایی باردار شدن و به وجود آوردن فرزندی سالم را دارند؛ در نتیجه توصیه پزشکان این است که از به تعویق انداختن بارداری جلوگیری کنند. زیرا ممکن است بیماری با گذشت زمان وضعیت بدتری پیدا کند.
در حدود هفتاد درصد از خانم های مبتلا به آندومتریوز متوسط یا خفیف، مشکلی برای بارداری نخواهند داشت.
این عارضه می تواند تاثیری قابل توجه بر ساختار و آناتومی لگن داشته باشد و مواردی مانند ایجاد کیست در تخمدان، چسبندگی میان رحم و تخمدان و اعضای دیگر را به دنبال داشته باشد. این چسبندگی ها می توانند تاثیر قابل توجهی بر ساختمان و عملکرد طبیعی رحم و تخمدان داشته باشند.
همچنین آندومتریوز می تواند مواد التهابی ترشح کند و از این طریق بر تخمک، اعضای لگنی و لانه گزینی جنین اثر منفی داشته باشد.
کلام آخر
آندومتریوز را می توان یک بیماری مزمن در نظر گرفت که درمانی ندارد و در حال حاضر دلیلی برای آن مطرح نشده است. اما منظور این نیست که چنین اختلالی باید تاثیر منفی بر زندگی روزمره داشته باشد. درمان هایی که در کنترل مشکلات درد و باروری اثرگذار هستند، شامل داروها، جراحی و هورمون درمانی می شوند.
علائم این عارضه اغلب بعد از یائسگی بهبود پیدا می کند. برای کنترل این بیماری باید به سایت دکتر متخصص زنان مراجعه کرد و پس از آن به صورت حضوری با این متخصصان به مشورت پرداخت. این کار نیز توسط سایت دکتر با من به آسانی و با سرعت بالاتری رخ خواهد داد.
- ۰ ۰
- ۰ نظر