اگر شما هم در شهرهای ساحلی زندگی میکنید یا کارتان به گونهای است که در طول ساعتهای گرم، بیرون از خانه هستید، احتمالاً با آفتاب سوختگی و مشکلات آن آشنایید. آفتاب سوختگی به وضعیتی گفته میشود که در آن پوست ملتهب و دردناک میشود و اغلب در به دلیل قرار گرفتن بیش از حد در زیر نور خورشید ظاهر میشود.
پیشگیری از آفتاب سوختگی در تمام طول سال با استفاده از کرم ضد آفتاب یا با استفاده از سایر اقدامات محافظت از پوست برای همه مهم است. این امر به ویژه هنگامی که در خارج از منزل هستید، حتی در روزهای سرد یا ابری بسیار مهم است. اگر دوست دارید که با آفتاب سوختگی، علل و راههای درمان آن آشنا شوید، با ما در این مطلب همراه باشید تا به بررسی کامل این مشکل بپردازیم.
آفتاب سوختگی چیست؟
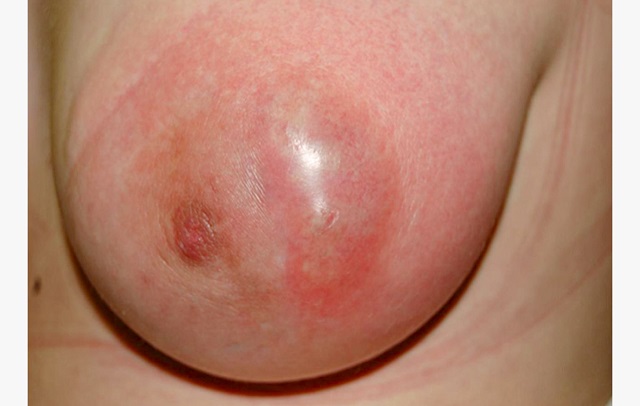
آفتاب سوختگی یک واکنش قابل مشاهده است که به دلیل قرار گرفتن پوست در معرض اشعه ماوراء بنفش (UV) اتفاق میافتد. اشعه ماوراء بنفش پرتوهای نامرئی و بخشی از نور خورشید هستند. این اشعه همچنین می تواند باعث آسیب نامرئی به پوست شود. آفتاب سوختگی بیش از حد و/یا متعدد باعث پیری زودرس پوست و در نهایت سرطان پوست می شود. سرطان پوست شایع ترین نوع سرطان در کشورهای دنیا به خصوص آمریکا است و قرار گرفتن در معرض نور خورشید عامل اصلی سرطان پوست است.
در طول تابستان، مردم زمان بیشتری را در خارج از منزل میگذرانند. افرادی که پوست روشن، خال یا کک و مک دارند یا سابقه خانوادگی سرطان پوست دارند، بیشتر در معرض ابتلا به سرطان پوست هستند. پرتوهای فرابنفش در طول ماههای تابستان که خورشید مستقیماً بالای سر است (معمولاً بین 10 صبح تا 3 بعد از ظهر) قوی ترین است.
علائم آفتاب سوختگی
علائم آفتاب سوختگی
علائم آفتاب سوختگی می تواند شامل موارد زیر باشد:
- ملتهب شدن پوست، که در پوستهای سفید، صورتی یا قرمز به نظر می رسد و ممکن است در پوست قهوهای یا سیاه به سختی دیده شود.
- پوست در زمان لمس کردن گرم یا داغ احساس میشود.
- احساس درد، حساسیت و خارش.
- تورم و التهاب.
- تاول های کوچک پر از آب، که ممکن است بترکند.
- سردرد، تب، حالت تهوع و خستگی، اگر آفتاب سوختگی شدید باشد.
- احساس درد یا وجود شن ریزه در چشمها.
- هر قسمت از بدن – از جمله لاله گوش، پوست سر و لب ها – میتواند با قرار گرفتن در معرض آفتاب بسوزد. حتی نواحی پوشیده نیز میتوانند بسوزند، برای مثال، حتی اگر لباسها دارای بافت گشاد باشند که اجازه عبور نور فرابنفش را بدهند هم ممکن است بدن دچار سوختگی شود. حتی چشمها هم اگر به شدت به اشعه ماوراء بنفش خورشید حساس باشند هم ممکن است بسوزند.
علائم آفتاب سوختگی اغلب بعد چند ساعت پس از قرار گرفتن در معرض آفتاب ظاهر میشود.
در عرض چند روز، بدن ممکن است با کندن لایه بالایی پوست آسیب دیده شروع به بهبودی کند. یک آفتاب سوختگی بد ممکن است چند روز طول بکشد تا بهبود یابد. هر گونه تغییر طولانی مدت در رنگ پوست معمولاً با گذشت زمان از بین می رود.
چه زمانی باید برای آفتاب سوختگی به پزشک مراجعه کرد؟
اگر موارد زیر را مشاهده کردید، حتماً در اسرع وقت به متخصص پوست مراجعه کنید:
ظاهر شدن تاولهای بزرگ؛
ایجاد تاول روی صورت، دستها یا اندام تناسلی؛
تورم شدید ناحیه آسیب دیده؛
علائم عفونت مانند تاول چرکی؛
تشدید درد، سردرد، گیجی، حالت تهوع، تب یا لرز؛
بدتر شدن وضعیت پوست با وجود مراقبت در منزل؛
درد چشم یا تغییرات بینایی.
در صورت مشاهده هر یک از علائم زیر فوراً و به صورت اورژانسی به پزشک مراجعه کنید:
- تب بیش از 39.4 درجه سانتیگراد همراه با استفراغ؛
- گیجی؛
- عفونت؛
- کم آبی بدن؛
- سردی پوست همراه با سرگیجه یا ضعف.
علل آفتاب سوختگی
آفتاب سوختگی در اثر قرار گرفتن بیش از حد در معرض اشعه ماوراء بنفش (UV) ایجاد میشود. اشعه ماوراء بنفش از نور خورشید یا منابع مصنوعی مانند لامپهای آفتابی و تختهای برنزه ساتع میشود. UVA طول موج نوری است که میتواند به لایه های عمیق پوست نفوذ کند و در طول زمان منجر به آسیب پوست شود. UVB طول موج نوری است که سطحیتر به پوست نفوذ می کند و باعث آفتاب سوختگی میشود.
اشعه ماوراء بنفش به سلول های پوست آسیب میرساند. سیستم ایمنی با افزایش جریان خون در نواحی آسیب دیده واکنش نشان میدهد و باعث ایجاد پوست ملتهب (اریتما) معروف به آفتاب سوختگی میشود.
در روزهای سرد یا ابری هم ممکن است دچار آفتاب سوختگی شوید. سطوحی مانند برف، ماسه و آب می توانند اشعه ماوراء بنفش را منعکس کرده و پوست را نیز بسوزانند.
چه عواملی خطر آفتاب سوختگی را افزایش میدهند؟
عوامل خطر آفتاب سوختگی عبارتند از:
- داشتن پوست سفید و موهای قرمز؛
- داشتن سابقه آفتاب سوختگی؛
- زندگی یا گذراندن تعطیلات در مکانی آفتابی، گرم یا در ارتفاعات بالا؛
- کار در فضای باز؛
- شنا کردن یا اسپری کردن آب یا روغن بچه روی پوست، زیرا پوست مرطوب بیشتر و سریعتر از پوست خشک میسوزد؛
- تفریحات در فضای باز و نوشیدن الکل؛
- قرار دادن منظم پوست بدون هیچ گونه محافظ در معرض اشعه ماوراء بنفش نور خورشید یا منابع مصنوعی، مانند تختهای برنزه؛
- مصرف داروهایی که احتمال سوختگی پوست را افزایش میدهند (داروهای حساس کننده پوست نسبت به نور).
عوارض آفتاب سوختگی چیست؟
قرار گرفتن مکرر در معرض نور خورشید که منجر به آفتاب سوختگی می شود، خطر آسیبهای پوستی و بیماریهای خاص را افزایش میدهد. این موارد شامل پیری زودرس پوست (پیری ناشی از نور)، ضایعات پوستی پیش سرطانی و سرطان پوست است.
پیری زودرس پوست بر اثر آفتاب سوختگی
قرار گرفتن در معرض نور خورشید و آفتاب سوختگیهای مکرر روند پیری پوست را سرعت میبخشد. تغییرات پوستی ناشی از اشعه ماوراء بنفش، پیری ناشی از نور خورشید (Photoaging) نامیده میشود. این پیری پوست مشکلات زیر را به همراه دارد:
- ضعیف شدن بافت های همبند که استحکام و خاصیت ارتجاعی پوست را کاهش میدهد؛
- ایجاد چین و چروک عمیق؛
- خشک و خشن شدن پوست؛
- رگهای قرمز ریز روی گونهها، بینی و گوشها؛
- کک و مک که بیشتر روی صورت و شانهها ظاهر میشود؛
- لکههای تیره یا تغییر رنگ صورت، پشت دستها، بازوها، قفسه سینه و قسمت بالایی پشت – که لنتیژینهای خورشیدی نیز نامیده میشوند.
ضایعات پوستی پیش سرطانی
ضایعات پوستی پیش سرطانی، لکه های خشن و پوسته پوسته در مناطقی هستند که در اثر نور خورشید آسیب دیده اند. این ضایعات اغلب در نواحی در معرض آفتاب مثل سر، صورت، گردن و دست افرادی که پوستشان به راحتی زیر نور خورشید می سوزد، دیده میشوند. ضایعات پوستی پیش سرطانی میتوانند به سرطان پوست تبدیل شوند. این ضایعات همچنین کراتوزهای اکتینیک و کراتوزهای خورشیدی هم نامیده میشوند.
سرطان پوست
قرار گرفتن بیش از حد در معرض نور خورشید، حتی بدون آفتاب سوختگی، خطر ابتلا به سرطان پوست، مانند ملانوما را افزایش می دهد. اشعه ماوراء بنفش میتواند به DNA سلولهای پوست آسیب برساند. آفتاب سوختگی در دوران کودکی و نوجوانی ممکن است خطر ابتلا به ملانوم را در سنین بالاتر افزایش دهد.
سرطان پوست عمدتاً در مناطقی از بدن که بیشتر در معرض نور خورشید هستند، از جمله پوست سر، صورت، لبها، گوشها، گردن، سینه، بازوها، دستها، پاها و پشت ایجاد میشود.
برخی از انواع سرطان پوست به صورت یک ضایعه کوچک یا زخمی ظاهر میشوند که به راحتی خونریزی میکند، پوسته پوسته میشود، بهبود مییابد و سپس دوباره باز میشود. با وجود ملانوما، یک خال موجود ممکن است تغییر کند یا یک خال جدید مشکوک رشد کند.
در صورت مشاهده هر یک از موارد زیر در سریعترین زمان ممکن به پزشک متخصص پوست مراجعه کنید:
- رشد پوست جدید؛
- تغییر آزاردهنده در پوست شما؛
- تغییر در ظاهر یا بافت خال؛
- زخمی که خوب نمیشود.
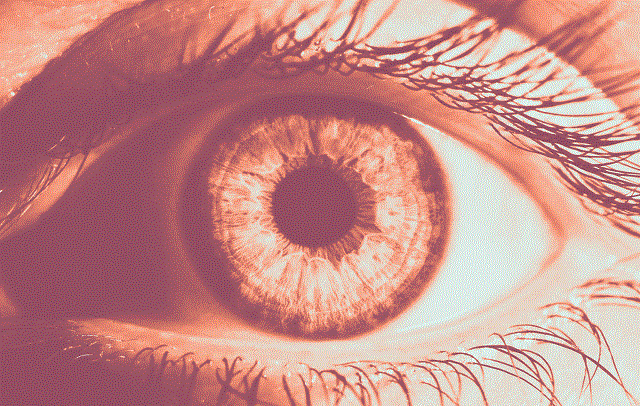
آسیب چشم
نور UV اگر بیش از حد به چشم بتابد، به قرنیه آسیب میرساند. آسیب نور خورشید به عدسی میتواند منجر به کدر شدن عدسی (و بروز بیماری آب مروارید) شود. اگر چشم دچار آفتاب سوختگی شده باشد، ممکن است احساس درد یا شنریزه داخل چشمها داشته باشید. آفتاب سوختگی قرنیه را برف کوری نیز می گویند. این نوع آسیب ممکن است در اثر نور خورشید، جوشکاری، لامپهای برنزه کننده و شکسته شدن لامپهای بخار جیوه ایجاد شود.
راههای جلوگیری از آفتاب سوختگی
راه های جلوگیری از آفتاب سوختگی
از این روشها برای جلوگیری از آفتاب سوختگی حتی در روزهای سرد، ابری یا مه آلود استفاده کنید. قرار گرفتن در معرض آفتاب در روزهای ابری حدود 20 درصد کاهش مییابد اما این به معنای امکانپذیر نبودن آفتاب سوختگی در روزهای ابری نیست. در اطراف آب، برف، بتن و شن دقت و مراقبت بیشتری داشته باشید زیرا این مواد اشعه های خورشید را منعکس میکنند و باعث آفتاب سوختگی میشوند. علاوه بر این، نور UV در ارتفاعات شدیدتر است. مهمترین راههای جلوگیری از بروز سوختن ناشی از آفتاب عبارتند از:
- از قرار گرفتن در معرض نور خورشید بین ساعت 10 صبح تا 4 بعد از ظهر خودداری کنید. اشعه های خورشید در این ساعتها در قویترین حالت ممکن هستند؛ بنابراین سعی کنید فعالیت های خارج از منزل را برای زمانهای دیگر برنامه ریزی کنید. اگر نمی توانید این کار را انجام دهید، زمان قرار گرفتن در معرض نور خورشید را محدود کنید. در صورت امکان به دنبال سایه باشید و کارتان را در سایه انجام دهید.
- از برنزه کردن و آفتاب گرفتن خودداری کنید. برنزه شدن خطر آفتاب سوختگی را کاهش نمی دهد. اگر از محصولات خود برنزه کننده برای برنزه شدن استفاده می کنید، قبل از رفتن به بیرون از منزل نیز از کرم ضد آفتاب استفاده کنید.
- کرم ضد آفتاب را به مقدار مناسب استفاده کنید. حتی در روزهای ابری، از بالم لب و ضدآفتاب مقاوم در برابر آب و با SPF حداقل 30 استفاده کنید. ضدآفتابهای متنوعی در بازار وجود دارند که از پوست در برابر UVA و UVB محافظت میکنند. توجه داشته باشید که هیچ کرم ضد آفتابی نمیتواند 100% اشعه UVB خورشید را مسدود کند. پس سعی کنید حتی با وجود کرم ضدآفتاب هم در معرض نور مستقیم خورشید قرار نگیرید.
- حدود 30 دقیقه قبل از رفتن به فضای باز، کرم ضد آفتاب خود را به مقدار مناسب روی پوست تمیز و خشک بمالید. مقدار ضدآفتاب باید به قدری باشد که تمام سطوح پوست به جز پلکها را بپوشاند. اگر از اسپری ضد آفتاب استفاده می کنید، آن را به دستان خود اسپری کنید و سپس آن را به پوست بمالید. این به جلوگیری از استنشاق محصول کمک می کند. هنگام سیگار کشیدن یا نزدیک شعله، باز از محصول اسپری استفاده نکنید. کرم ضد آفتاب را هر دو ساعت یکبار تجدید کنید – یا اگر شنا میکنید یا تعریقتان زیاد است، زودتر از 2 ساعت یک بار تجدید کنید. اگر آرایش میکنید و میخواهید بدون اینکه کل صورتتان را دوباره آرایش کنید، ضدآفتاب خود را مجدداً استفاده کنید، یکی از گزینهها استفاده از پودرهای دارای SPF روی آرایش است.
سازمان غذا و دارو تمام تولیدکنندگان ضدآفتاب را ملزم میکند که محصول ضدآفتاب آنها قدرت اولیه خود را حداقل برای سه سال حفظ کند. برچسبهای ضد آفتاب را برای دستورالعمل های مربوط به نگهداری و تاریخ انقضا بررسی کنید. اگر تاریخ مصرف کرم ضدآفتاب گذشته است، آن را دور بیندازید.
- نوزادان و کودکان نوپا هم باید در برابر آفتاب محافظت شوند. با کلاههای لبهدار و لباسهای سبک که دستها و پاها را می پوشانند، از نوزادان و کودکان در برابر آفتاب سوختگی محافظت کنید. آنها را خنک، هیدراته و دور از نور مستقیم خورشید نگه دارید. زمانی که این امکان وجود ندارد، آکادمی اطفال آمریکا استفاده از کرم ضد آفتاب با SPF حداقل 15 را برای اگر لباس و سایه ضد آفتاب در دسترس نیست، ضد آفتاب های حاوی اکسید روی یا دی اکسید تیتانیوم بهترین انتخاب بعدی هستند.
- در بیرون از منزل، از وسایل محافظتکننده مثل ********ر یا کلاههای لبه پهن علاوه بر ضدآفتاب، استفاده کنید. لباسهای تیره با بافت تنگ محافظت بیشتری میکنند.
- وقتی بیرون از منزل هستید از عینک آفتابی استفاده کنید. عینک آفتابی را انتخاب کنید که دارای محافظ UVA و UVB است. هنگام خرید عینک جدید، امتیاز UV روی برچسب را بررسی کنید. لنزهای تیره همیشه به معنای محافظت بهتر در برابر اشعه ماوراء بنفش نیستند.
- مراقب داروها و لوازم آرایشی حساس به آفتاب باشید. برخی از داروهای رایج با نسخه و بدون نسخه می توانند پوست را نسبت به نور خورشید حساستر کنند. به عنوان مثال می توان به آنتی بیوتیکها، داروهای ضد التهابی غیر استروئیدی مانند ایبوپروفن و داروهای کاهش دهنده کلسترول اشاره کرد. با داروساز یا ارائه دهنده مراقبت های بهداشتی خود در مورد عوارض جانبی داروهایی که مصرف می کنید صحبت کنید. لوازم آرایشی حاوی آلفا هیدروکسی اسید نیز حساسیت به نور خورشید را افزایش می دهد.
درمان خانگی آفتاب سوختگی
اگر دچار آفتاب سوختگی شدید هستید، باید بلافاصله به دکتر پوست مراجعه کنید. اما اگر آفتاب سوختگی سطحی است، از درمانهای زیر کمک بگیرید:
1. آب خنک
خنک کردن – درمان آفتاب سوختگی
آفتاب سوختگی اساساً التهاب پوست است. یکی از سادهترین راهها برای درمان التهاب، خنک کردن ناحیه آسیبدیده است. یک راه موثر برای کمک به آفتاب سوختگی فوری، حتی زمانی که هنوز بیرون هستید، پریدن در آب (حتی در یک وان حمام) است. غوطه ور شدن در آب در طول روز میتواند به جلوگیری از تشدید آفتاب سوختگی کمک کند. مراقب استخرها باشید، زیرا آب کلردار می تواند پوست را بیشتر تحریک کند. همچنین باید از قرار دادن مستقیم یخ روی پوست خودداری کنید. اگرچه ممکن است زمانی که پوست شما میسوزد، وجود یخ، خنککننده و جذاب به نظر برسد، اما در واقع میتواند آسیب بیشتری به پوست آفتاب سوخته فوق العاده حساس شما وارد کند.
همچنین می توانید برای کمک به خنک شدن و تسکین پوست خود، حمام با آب خنک را امتحان کنید.
2. جوش شیرین و بلغور جو دوسر
جوش شیرین و بلغور جو دوسر – درمان آفتاب سوختگی
ریختن چند قاشق غذاخوری جوش شیرین در یک وان پر از آب خنک و خوابیدن در آن برای حدود 15 تا 20 دقیقه کمک میکند تا آسیب های ناشی از نور خورشید به حداقل برسد. افزودن یک فنجان جو به آب وان هم تحریک پوستی را تسکین می دهد و به پوست کمک میکند تا رطوبت طبیعی خود را حفظ کند.
پوست خود را چه در حمام و چه بعد از بیرون آمدن با حوله یا لیف نکشید. خودتان را با حوله به آرامی خشک کنید اما مالش ندهید.
3. آلوئه ورا
درمان خانگی آفتاب سوختگی – آلوئه ورا
اگر گیاه آلوئه ورا در خانه خود ندارید، میتوانید آن را از عطاریها تهیه کنید. ژل موجود در این گیاه آبدار قرنهاست که برای انواع بیماریها از ناراحتی معده گرفته تا عفونت کلیه استفاده میشود. آلوئه ورا تسکیندهنده آفتاب سوختگی است.
اگر خود گیاه در دسترس نیست ، ژل 100 درصد آلوئه ورا (نه لوسیون یا پماد مبتنی بر آلوئه ورا) را امتحان کنید. این ژل ها را میتوانید در اکثر داروخانه ها پیدا کنید.
4. چای بابونه
درمان خانگی آفتاب سوختگی – چای بابونه
خوردن چای بابونه روح را آرامش میبخشد، اما علاوه بر روح، پوست آفتاب سوخته را نیز تسکین میدهد. چای را به طور معمول دم کنید و بگذارید خنک شود. وقتی آماده شد، یک پارچه را در آن خیس کنید و آن را روی ناحیه آسیب دیده به آرامی قرار دهید.
اگر به گرده گل یا گیاهان دارویی آلرژی دارید، نباید از این درمان استفاده کنید. ممکن است باعث واکنش آلرژیک در پوست شما شود.
5. سرکه
نظرات در مورد استفاده از سرکه برای تسکین آفتاب سوختگی متفاوت است. برخی میگویند افزودن دو فنجان سرکه به آب خنک حمام می تواند به رفع سوزش کمک کند، در حالی که برخی دیگر می گویند اسیدیته بالای سرکه فقط اوضاع را بدتر می کند. اگر قبلاً از این درمان برای آفتاب سوختگیهای کوچکتر و سبکتر استفاده نکردهاید، بهتر است آن را برای سوختگیهای بزرگتر و جدیتر امتحان نکنید.
6. لباسهای گشاد بپوشید
زمانی که پوست آسیبدیده در حال ترمیم است، لباسی بپوشید که به پوست شما نچسبد. پوست شما بزرگترین و وسیعترین عضو بدن شماست، بنابراین بهتر است به آن فضایی برای تنفس بدهید. الیاف طبیعی، مانند پنبه یا بامبو، بهترین نوع پارچه پس از آفتاب سوختگی هستند.
7. آب زیاد بنوشید
از آنجایی که پوست شما در حال مبارزه با آسیبهای ناشی از اشعه های خورشید است، به رطوبتی نیاز دارد که در مدت زمان قرار گرفتن در معرض نور خورشید از دست داده است. برای کمک به پوست در ترمیم سریعتر، آب زیاد بنوشید.
8. مرطوب کننده را فراموش نکنید
پس از درمان اولیه، پوست شما همچنان به مراقبت نیاز دارد. یکی از مهم ترین کارهایی که می توانید برای جلوگیری از لایه برداری پوست انجام دهید – یا آن را به حداقل برسانید – استفاده منظم از مرطوب کننده روی نواحی آسیب دیده است. از مرطوبکنندههای بدون بو و رنگ (که برای پوستهای حساس به بازار آمده) استفاده کنید تا تحریک پوست را به حداقل برسانید.
بهترین دکتر پوست برای درمان آفتاب سوختگی
اگر آفتاب سوختگی شما شدید است و با درد و التهاب همراه است، حتماً باید به یک متخصص پوست خوب مراجعه کنید تا درمان برای جلوگیری از آسیب بیشتر آغاز شود. شما میتوانید فهرست متخصصان پوست را در وبسایت دکتر با من مشاهده نمایید و با تعیین نوبت، در اسرع وقت به پزشک مراجعه کنید.
- ۰ ۰
- ۰ نظر